Arthrose des Sprunggelenks ist eine chronische Erkrankung, die den Gelenkknorpel und in weiterer Folge auch andere Strukturen des Gelenks (Kapsel, Synovialmembran, Knochen, Bänder) betrifft. Es hat einen degenerativ-dystrophischen Charakter. Es äußert sich in Schmerzen und Bewegungseinschränkungen, gefolgt von einer fortschreitenden Verschlechterung der Stütz- und Gehfunktionen. Die Diagnose wird anhand der Symptome, Untersuchung und Röntgenaufnahme gestellt. Die Behandlung ist in der Regel konservativ und umfasst entzündungshemmende Mittel, Chondroprotektoren und Glukokortikoide sowie die Verschreibung von Übungen und Physiotherapie. In schweren Fällen wird eine sanitäre Arthroskopie, Arthrodese oder Endoprothese durchgeführt.
allgemeine Informationen
Bei der Arthrose des Sprunggelenks handelt es sich um eine Erkrankung, bei der der Gelenkknorpel und das umliegende Gewebe nach und nach zerstört werden. Der Erkrankung liegen degenerativ-dystrophische Prozesse zugrunde, Entzündungen im Gelenk sind sekundär. Arthrose verläuft chronisch wellenförmig mit abwechselnden Remissionen und Exazerbationen und schreitet allmählich voran. Frauen und Männer leiden gleich häufig. Die Wahrscheinlichkeit einer Entwicklung steigt mit zunehmendem Alter dramatisch. Gleichzeitig weisen Experten darauf hin, dass die Krankheit „jünger wird": Derzeit wird jeder dritte Fall einer Sprunggelenksarthrose bei Menschen unter 45 Jahren festgestellt.
Ursachen
Eine primäre Arthrose tritt ohne ersichtlichen Grund auf. Sekundäre Schäden am Sprunggelenk entstehen unter dem Einfluss einiger ungünstiger Faktoren. In beiden Fällen liegt eine Verletzung von Stoffwechselprozessen im Knorpelgewebe zugrunde. Die Hauptursachen und prädisponierenden Faktoren für die Entstehung einer sekundären Arthrose des Sprunggelenks sind:
- erhebliche intra- und periartikuläre Verletzungen (Talusfrakturen, Knöchelfrakturen, Bänderrisse und -rupturen);
- Knöcheloperation;
- übermäßige Belastung – zu intensiver Sport, lange Spaziergänge oder ständiges Stehen aufgrund der Arbeitsbedingungen;
- Tragen von Schuhen mit Absätzen, Übergewicht, ständiges Mikrotrauma;
- Krankheiten und Zustände, die mit Stoffwechselstörungen einhergehen (Diabetes mellitus, Gicht, Pseudogicht, Östrogenmangel in der Postmenopause);
- rheumatische Erkrankungen (SLE, rheumatoide Arthritis);
- Osteochondrose der Lendenwirbelsäule, Zwischenwirbelhernie und andere Erkrankungen, die mit einer Einklemmung der Nerven und einer Störung der Fuß- und Beinmuskulatur einhergehen.
Seltener sind unspezifische eitrige Arthritis, Arthritis aufgrund spezifischer Infektionen (Tuberkulose, Syphilis) und angeborene Entwicklungsanomalien die Ursache für Arthrose. Bei der Entstehung einer Arthrose spielen ungünstige Umweltbedingungen und eine erbliche Veranlagung eine gewisse Rolle.
Pathogenese
Normalerweise sind Gelenkflächen glatt, elastisch, gleiten bei Bewegungen sanft aneinander und sorgen für eine wirksame Stoßdämpfung bei Belastung. Durch mechanische Schäden (Trauma) oder Stoffwechselstörungen verliert der Knorpel seine Weichheit, wird rau und unelastisch. Knorpel „reiben" bei Bewegungen und beschädigen sich gegenseitig, was zu einer Verschlechterung pathologischer Veränderungen führt.
Aufgrund unzureichender Abschreibung wird die Überlastung auf die darunter liegende Knochenstruktur übertragen und es entwickeln sich auch dort degenerativ-dystrophische Erkrankungen: Der Knochen verformt sich und wächst an den Rändern des Gelenkbereichs entlang. Durch sekundäre Traumata und Störungen der normalen Biomechanik des Gelenks leiden nicht nur Knorpel und Knochen, sondern auch das umliegende Gewebe.
Die Gelenkkapsel und die Synovialmembran verdicken sich und in den periartikulären Bändern und Muskeln bilden sich Herde fibröser Degeneration. Es verringert die Fähigkeit des Gelenks, an Bewegungen teilzunehmen und Belastungen zu tragen. Es kommt zu Instabilität und der Schmerz schreitet voran. In schweren Fällen kommt es zu einer Zerstörung der Gelenkflächen, die Stützfunktion der Gliedmaße ist beeinträchtigt und Bewegungen werden unmöglich.
Symptome
Nach starker Belastung kommt es zunächst zu schneller Ermüdung und leichten Schmerzen im Sprunggelenk. Anschließend wird das Schmerzsyndrom intensiver, seine Art und der Zeitpunkt des Auftretens ändern sich. Die charakteristischen Merkmale von Schmerzen bei Arthrose sind:
- Anfängliche Schmerzen. Sie treten nach einem Ruhezustand auf und verschwinden dann nach und nach bei Bewegung.
- Lastabhängigkeit. Bei sportlicher Betätigung (Stehen, Gehen) kommt es zu verstärkten Schmerzen und zu einer schnellen Ermüdung des Gelenks.
- Nachtschmerzen. Es erscheint normalerweise morgens.
Der Zustand verändert sich in Wellen, bei Exazerbationen sind die Symptome stärker ausgeprägt, in der Remissionsphase verschwinden sie zunächst und werden dann weniger intensiv. Es kommt zu einem allmählichen Fortschreiten der Symptome über mehrere Jahre oder Jahrzehnte. Neben Schmerzen werden folgende Erscheinungsformen festgestellt:
- Beim Bewegen kann es zu Knarren, Quietschen oder Klicken kommen.
- Während einer Exazerbation schwillt der periartikuläre Bereich manchmal an und wird rot.
- Aufgrund der Instabilität des Gelenks verdreht der Patient häufig das Bein, was zu Verstauchungen und Bänderrissen führt.
- Steifheit und Bewegungseinschränkung werden festgestellt.
Komplikationen
Während einer Exazerbation kann es zu einer reaktiven Synovitis kommen, die mit einer Flüssigkeitsansammlung im Gelenk einhergeht. In späteren Stadien zeigt sich eine ausgeprägte Verformung. Die Bewegungen sind sehr eingeschränkt und es kommt zu Kontrakturen. Unterstützung wird schwierig; Beim Bewegen sind die Patienten gezwungen, Krücken oder einen Stock zu benutzen. Es kommt zu einer Abnahme oder einem Verlust der Arbeitsfähigkeit.
Diagnose
Die Diagnose einer Arthrose des Sprunggelenks wird von einem orthopädischen Arzt auf Grundlage einer Untersuchung, Daten aus externen Untersuchungen und den Ergebnissen weiterer Studien gestellt. Bei der Untersuchung im Anfangsstadium treten möglicherweise keine Veränderungen auf, später zeigen sich jedoch Deformitäten, Bewegungseinschränkungen und Schmerzen beim Abtasten. Auf Visualisierungstechniken wird großer Wert gelegt:
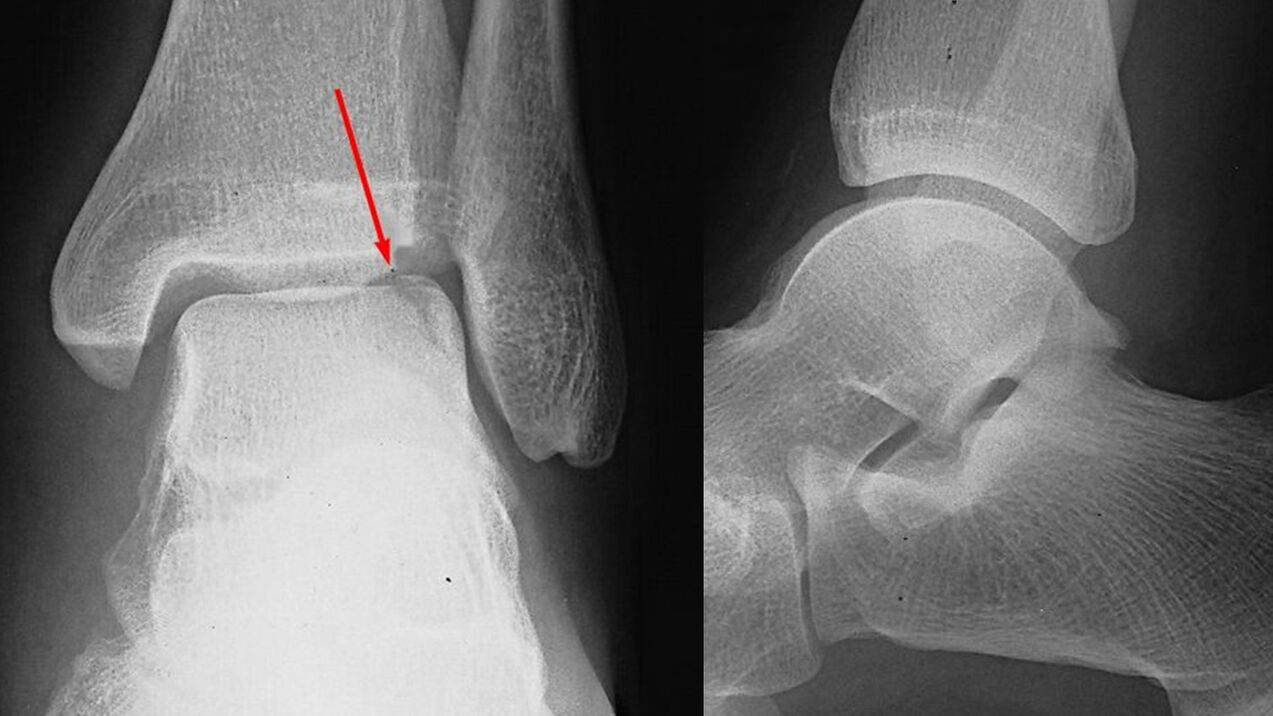
- Röntgenaufnahme des Sprunggelenks. Sie spielt eine entscheidende Rolle bei der Diagnosestellung und Bestimmung des Arthrosegrades. Die Pathologie wird durch eine Verengung des Gelenkraums und eine Wucherung der Ränder der Gelenkflächen (Osteophyten) angezeigt. Zu einem späteren Zeitpunkt werden zystische Bildungen und Osteosklerose der subchondralen Zone (unter dem Knorpel) des Knochens festgestellt.
- Tomographische Studien. Wird verwendet, wenn angegeben. In schwierigen Fällen wird der Patient zur genaueren Beurteilung des Zustands der Knochenstrukturen zusätzlich zu einer CT-Untersuchung und zur Untersuchung der Weichteile zu einer MRT des Sprunggelenks geschickt.
Labortests ändern sich nicht. Bei Bedarf sind zur Feststellung der Ursache der Arthrose und zur Differenzialdiagnose zu anderen Erkrankungen Konsultationen mit verwandten Fachärzten vorgeschrieben: Neurologe, Rheumatologe, Endokrinologe.
Behandlung von Arthrose im Sprunggelenk.
Die Behandlung der Pathologie ist langfristig und komplex. Die Patienten werden in der Regel ambulant von einem Orthopäden untersucht. Während der Exazerbationsphase ist ein Krankenhausaufenthalt in der Abteilung für Traumatologie und Orthopädie möglich. Die wichtigste Rolle bei der Verlangsamung des Fortschreitens der Arthrose spielen der Lebensstil und die richtige Art der körperlichen Aktivität. Daher werden dem Patienten Empfehlungen zum Abnehmen und zur Optimierung der Belastung des Beins gegeben.
Drogen Therapie
Die Auswahl erfolgt individuell unter Berücksichtigung des Stadiums der Arthrose, der Schwere der Symptome und Begleiterkrankungen. Beinhaltet allgemeine und lokale Agenten. Folgende Medikamentengruppen kommen zum Einsatz:
- Allgemeine NSAIDs. In der Regel werden Tabletten verwendet. Medikamente wirken sich negativ auf die Magenschleimhaut aus, daher sind bei Magen-Darm-Erkrankungen „milde" Medikamente vorzuziehen.
- lokale NSAIDs. Empfohlen sowohl während der Exazerbationsphase als auch in der Remissionsphase. Es kann alternativ verschrieben werden, wenn Nebenwirkungen durch die Tabletten auftreten. Erhältlich in Form von Salben und Gelen.
- Chondroprotektoren. Substanzen, die zur Normalisierung von Stoffwechselvorgängen im Knorpelgewebe beitragen. Sie werden in Form von Cremes, Gelen und Präparaten zur intraartikulären Verabreichung eingesetzt. Verwenden Sie Medikamente, die Glucosamin und Kollagenhydrolysat enthalten.
- Hormonelle Wirkstoffe. Bei starken Schmerzen, die medikamentös nicht gelindert werden können, werden höchstens viermal im Jahr intraartikuläre Kortikosteroide verabreicht.
- Stoffwechselstimulanzien. Um die lokale Durchblutung zu verbessern und den Gewebestoffwechsel zu aktivieren, wird Nikotinsäure verschrieben.
Physiotherapeutische Behandlung
Dem Patienten wird ein Physiotherapiekomplex verschrieben, der unter Berücksichtigung der Manifestationen und des Stadiums der Krankheit entwickelt wird. Der Patient wird zur Physiotherapie überwiesen. Massage und UHF werden bei der Behandlung von Arthrose eingesetzt. Darüber hinaus werden bei der Behandlung von Pathologien Folgendes verwendet:
- Lasertherapie;
- thermische Verfahren;
- Medizinische Elektrophorese und Ultraphonophorese.
Operation
Angezeigt in späteren Krankheitsstadien, wenn die konservative Therapie unwirksam ist, ein starkes Schmerzsyndrom auftritt, sich die Lebensqualität der Patienten verschlechtert oder die Arbeitsfähigkeit eingeschränkt ist. Die Operationen werden im Krankenhausumfeld durchgeführt und sind offen und minimalinvasiv:
- Arthroskopische Eingriffe. Bei erheblicher Knorpelzerstörung wird eine arthroskopische Chondroplastik durchgeführt. Bei starken Schmerzen bei Arthrose im Stadium 2 wird in der Regel eine Arthroskopie (Entfernung bewegungshemmender Formationen) durchgeführt. Die Wirkung hält mehrere Jahre an.
- Arthrodese des Sprunggelenks. Es wird bei erheblicher Zerstörung der Gelenkflächen durchgeführt und beinhaltet die Entfernung des Gelenks und die „Verschmelzung" der Knochen von Fuß und Unterschenkel. Bietet die Wiederherstellung der Stützfunktion der Extremität bei Verlust der Gelenkbeweglichkeit.
- Sprunggelenk-Endoprothese. Gemacht für fortgeschrittene Arthrose. Dabei werden die zerstörten Gelenkflächen der Knochen entfernt und durch Kunststoff-, Keramik- oder Metallprothesen ersetzt. Die Bewegungen werden vollständig wiederhergestellt, die Nutzungsdauer der Prothese beträgt 20 bis 25 Jahre.
Vorhersage
Gelenkveränderungen sind irreversibel, aber das langsame Fortschreiten der Arthrose, der rechtzeitige Beginn der Behandlung und die Einhaltung der Empfehlungen eines orthopädischen Traumatologen ermöglichen in den meisten Fällen den Erhalt der Arbeitsfähigkeit und einer hohen Lebensqualität über Jahrzehnte nach dem Auftreten. der ersten Symptome. Bei einer raschen Zunahme pathologischer Veränderungen ermöglicht die Endoprothese die Vermeidung von Behinderungen.
Verhütung
Zu den vorbeugenden Maßnahmen gehört die Verringerung der Verletzungshäufigkeit, insbesondere im Winter, bei Vereisung. Wenn Sie übergewichtig sind, müssen Sie Maßnahmen zur Reduzierung des Körpergewichts ergreifen, um die Belastung des Gelenks zu verringern. Es ist notwendig, ein moderates körperliches Aktivitätsprogramm einzuhalten, Überlastungen und Mikrotraumata zu vermeiden und Krankheiten, die die Entwicklung einer Arthrose des Sprunggelenks auslösen können, schnell zu behandeln.



































